Бактериална резистентност какво е, защо се случва и как да го избегнем
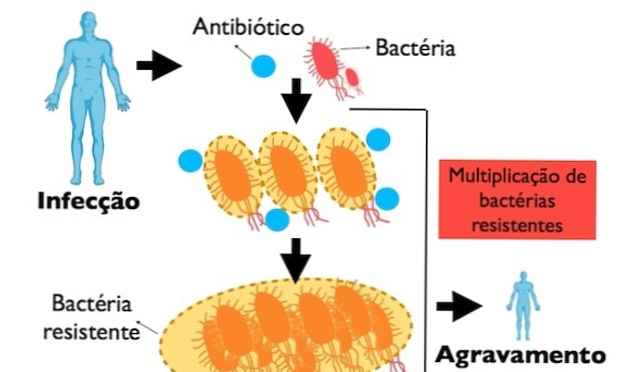
Честата употреба и без медицинска препоръка на антибиотици може да благоприятства появата на мутации и механизми на адаптация и резистентност на бактериите към антибиотиците, което прави лечението по-трудно и отнема много време, тъй като лекарството няма ефект върху бактерии, влошавайки клиничното състояние на пациента.
Когато антибиотикът е ефективен, бактерията е в състояние да намали скоростта му на размножаване или да бъде елиминирана от тялото. Когато обаче бактерията придобие резистентност към определен антибиотик, тя може да се размножи независимо от наличието на антибиотика и да бъде в състояние да причини по-сериозни инфекции, които са трудни за лечение..
В повечето случаи бактерията е устойчива само на един антимикробен препарат, както в случая Enterococcus sp., например, който е устойчив на Ванкомицин. Възможно е обаче да се провери бактерията, резистентна към няколко антибиотици, която се нарича superbug, какъвто е случаят с Klebsiella производител на карбапенемаза, наричана още КПК.

Как се случва резистентност към антибиотици
В случай на бактериална инфекция, при която има симптоми, лекарят препоръчва използването на антибиотици за лечение на инфекцията и елиминиране на бактериите. Когато обаче лечението не се извършва по препоръка на лекаря, е възможно бактериите да развият механизми за резистентност срещу използвания антибиотик, като могат да останат в тялото по-дълго и да доведат до по-сериозни инфекции, като напр. сепсис, например, който се случва, когато бактериите достигнат до кръвния поток.
Тази резистентна бактерия е в състояние да се размножава по-лесно и по този начин да предаде своите гени на резистентност на други поколения. Освен това е възможно в генетичния материал на тези бактерии да се появят нови мутации, което да доведе до появата на супербуни, които са резистентни към повече от един вид антибиотик.
Колкото по-устойчиви са бактериите, толкова по-трудно се лекуват, тъй като има по-малко антибиотици за лечение на тази инфекция.
Основни устойчиви бактерии
Резистентните бактерии се намират по-лесно в болнична среда поради процедурите, на които са подложени пациентите, честата употреба на антибиотици, имунната система на хората и по-дългото време на излагане на инфекциозни и антимикробни агенти поради продължителния престой в болницата.
Сред основните устойчиви бактерии са Klebsiella pneumoniae (КЗК), Стафилококов ауреус (MRSA), който е устойчив на метицилин, Acinetobacter baumannii и Pseudomonas aeruginosa, които са резистентни към карбапенем антибиотици. Познайте основните мултирезистентни бактерии.
Как да избегнем антибиотичната резистентност
Антибиотичната резистентност може лесно да се избегне чрез прости действия, като например:
- Използване на антибиотици само по лекарска препоръка;
- Времето и дозата на антибиотика трябва да се посочат от лекаря и да се използват според неговите указания, дори при изчезването на симптомите;
- Не прекъсвайте антибиотичното лечение, дори ако няма повече симптоми на инфекция.
Освен това е важно да се поддържа добра хигиена на ръцете, добре да се измие храната, преди да се приготви, да се актуализират ваксините и просто да се свържете с хора, хоспитализирани, като използвате защитни елементи, например маски и рокли. Разберете защо е опасно да приемате лекарства без лекарска консултация.
За да се избегне бактериалната резистентност, също така е важно болниците да изследват най-разпространените бактерии в болницата и критичните стационарни звена и да определят профила на чувствителност и резистентност на тези микроорганизми..
След като знаете кои са най-честите бактерии и техните характеристики, е възможно да се приемат стратегии за предотвратяване на инфекции по време на хоспитализацията на пациента. Продължаващото образование и обучение на здравните специалисти, присъстващи в болницата, е от съществено значение за избягване на нозокомиални инфекции и развитие на резистентни микроорганизми. Вижте как да предотвратите нозокомиални инфекции.